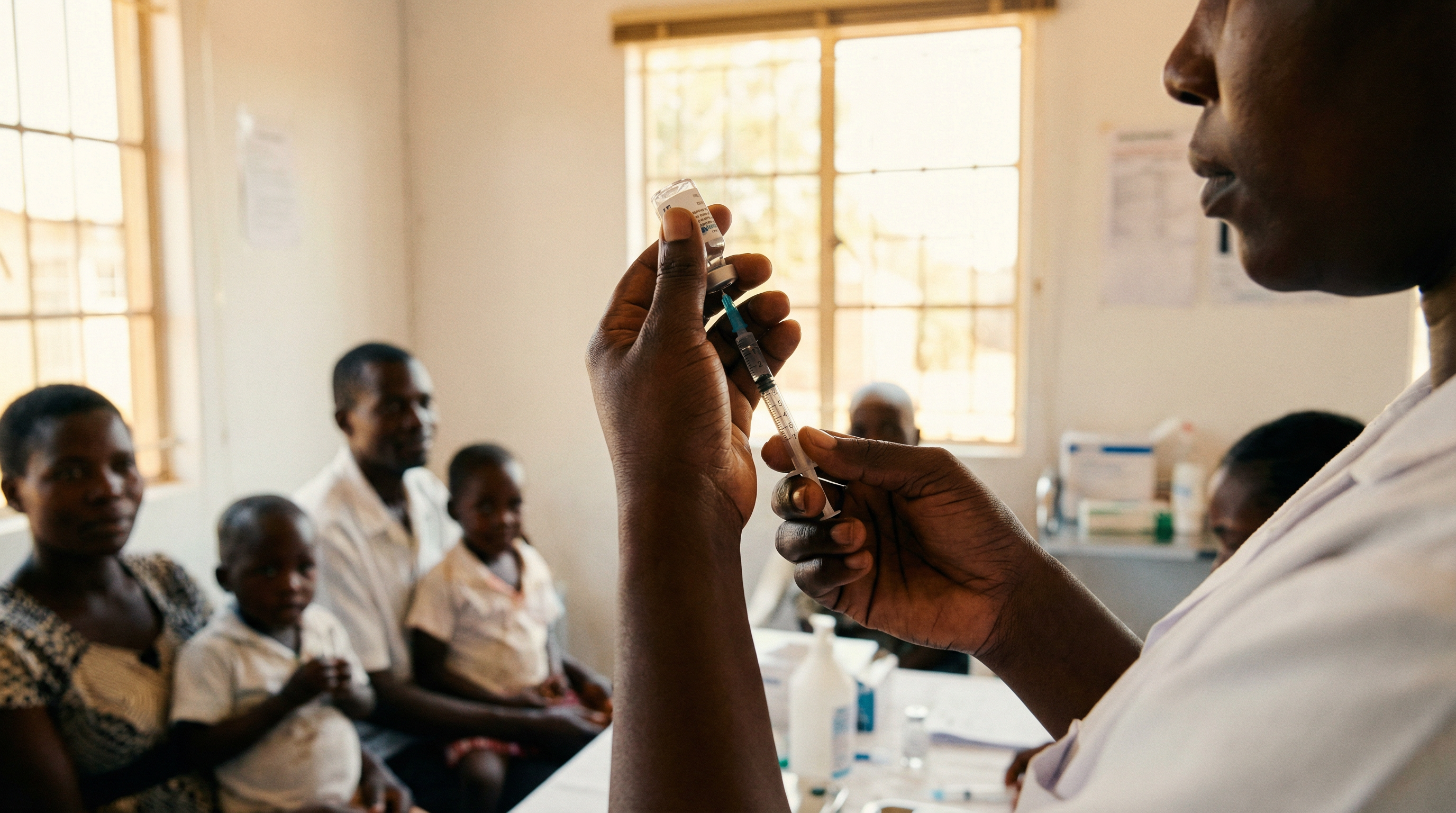
En février 2026, une clinique de Harare, au Zimbabwe, a administré les premières injections de lénacapavir a des jeunes femmes venues pour un simple rendez-vous de prévention. Deux piqûres par an, dans le bras ou l'abdomen, et la protection contre le VIH est assurée pendant six mois. Pas de comprimé quotidien a avaler, pas de boîte de médicaments a cacher, pas de routine a maintenir pendant des années. Le geste dure quelques secondes. La protection, elle, dure 180 jours.
Le lénacapavir, développé par Gilead Sciences, est le premier médicament injectable a longue durée d'action approuvé pour la prévention du VIH. Les essais cliniques PURPOSE I et PURPOSE II, présentés a la conférence CROI en février 2026, confirment une efficacité de 96 % chez les femmes et de 88 % chez les hommes. Trois pays africains ont commencé la distribution. Le prix varie d'un facteur 500 entre les États-Unis et l'Afrique.
Quarante ans de lutte, un million de nouvelles infections par an
Le VIH reste une épidémie active. En 2024, 1,3 million de personnes ont été nouvellement infectées dans le monde, selon l'ONUSIDA. L'Afrique subsaharienne concentre 65 % de ces infections. Les jeunes femmes de 15 a 24 ans représentent un quart des nouvelles infections sur le continent, alors qu'elles ne constituent que 10 % de la population. Chaque semaine, 4 000 adolescentes et jeunes femmes contractent le virus en Afrique.
Les progrès sont réels : les décès liés au sida ont diminué de 69 % depuis le pic de 2004, grâce a la généralisation des antirétroviraux. Mais la courbe des nouvelles infections stagne depuis 2018. L'objectif de l'ONUSIDA de moins de 200 000 nouvelles infections par an d'ici 2030 suppose une réduction de 85 % en six ans. Au rythme actuel, cet objectif ne sera pas atteint. Le lénacapavir arrive dans ce contexte : un outil potentiellement décisif pour relancer une prévention qui plafonne. [5]
L'observance, pas l'efficacité, est le vrai problème de la prévention
La PrEP orale (Truvada, Descovy) fonctionne. Prise correctement, elle réduit le risque d'infection de plus de 90 %. Le problème n'est pas le médicament, c'est le quotidien des personnes qui doivent le prendre.
Prendre un comprimé chaque jour, sans interruption, pendant des années, suppose une discipline que la plupart des gens ne parviennent pas a maintenir. Les données de l'ONUSIDA montrent que l'adhérence a la PrEP orale chute après les six premiers mois de traitement. Chez les jeunes femmes d'Afrique subsaharienne, les taux d'abandon atteignent 40 a 60 % dans la première année. Les raisons sont concrètes : la stigmatisation (être vue avec un médicament anti-VIH dans un village où tout le monde se connaît), les effets secondaires gastro-intestinaux, l'éloignement des centres de distribution, et tout simplement l'oubli. [5]
Pour une adolescente de 18 ans a Bulawayo ou a Kisumu, la PrEP orale exige un effort continu dans un environnement qui ne facilite rien. Le lénacapavir transforme cet effort quotidien en deux rendez-vous annuels. L'injection est administrée par un professionnel de santé, ce qui supprime le risque d'oubli et la charge mentale de l'observance.
Les essais PURPOSE : des résultats sans ambiguïté
L'essai PURPOSE I a recruté plus de 5 300 adolescentes et jeunes femmes en Afrique subsaharienne. Trois bras : lénacapavir en injection semestrielle, F/TAF en comprimé quotidien, F/TDF en comprimé quotidien. Les résultats a 52 semaines, présentés par Nkosiphile Ndlovu du Wits Reproductive Health and HIV Institute (Afrique du Sud), sont nets. [1]
Sur les 2 000 participantes ayant reçu le lénacapavir, deux ont été infectées. L'une avait manqué son injection et était passée a la PrEP orale. La seconde avait reçu toutes ses injections a temps. Ce cas reste inexpliqué. Dans les bras PrEP orale, 77 séroconversions ont été enregistrées. L'écart est massif : le lénacapavir divise le risque d'infection par 25 a 30 par rapport aux comprimés, dans les mêmes populations.
L'essai PURPOSE II, mené auprès de 2 179 hommes ayant des rapports sexuels avec des hommes, confirme la tendance : trois infections sous lénacapavir contre douze sous PrEP orale, soit une réduction de 88 %. Deux des trois infections avaient déjà été signalées lors des résultats intermédiaires. La troisième est survenue chez un participant ayant reçu toutes ses injections et présentant des niveaux sanguins conformes aux cibles. Stephanie Cox, de Gilead, a reconnu lors de la session de questions : "Nous ne savons pas pourquoi elles se sont produites. Seulement quatre cas sur des milliers de participants." [1]
Le Zimbabwe, le Kenya et le Nigeria ouvrent la voie
Le déploiement a été rapide. Le Zimbabwe a commencé la distribution le 19 février 2026, trois mois seulement après l'approbation par la FDA américaine. Le Kenya a reçu 21 000 doses la même semaine, a un prix négocié d'environ 54 dollars par personne et par an. Le Nigeria a lancé la distribution a environ 35 dollars par personne et par an. [2] [3]
Ces prix sont le résultat de négociations menées par le Fonds mondial et d'autres organisations internationales. En octobre 2024, Gilead avait accordé six licences volontaires a des fabricants de génériques en Égypte, en Inde et au Pakistan, couvrant 120 pays a revenu faible et intermédiaire. Le coût de production estimé du générique se situe autour de 25 dollars par personne et par an. [4]
Le 5 mars 2026, l'Afrique du Sud a franchi une étape supplémentaire en lançant un appel d'offres pour identifier un fabricant local capable de produire le lénacapavir sur le continent. L'initiative, coordonnée par le South African National AIDS Council et soutenue par Unitaid, vise a rapprocher la production du lieu où le besoin est le plus grand. L'Afrique subsaharienne concentre 65 % des nouvelles infections au VIH dans le monde. Si un fabricant sud-africain obtient la licence, ce serait le premier antirétroviral injectable a longue durée d'action fabriqué en Afrique. [4]
28 000 dollars aux États-Unis, 54 dollars au Kenya
L'écart de prix est le point de tension central de cette histoire. Aux États-Unis, Gilead commercialise le lénacapavir au prix catalogue de 28 000 dollars par an. En Afrique, les prix négociés se situent entre 35 et 54 dollars. Le rapport est de 1 a 500.
Ce différentiel reflète le modèle de tarification a plusieurs niveaux de l'industrie pharmaceutique : prix élevé dans les pays riches pour financer la R&D, licences a bas prix pour les pays pauvres. Le coût de production estimé a 25 dollars par personne et par an suggère que les marges restent confortables même au prix africain.
Mais le prix unitaire n'est qu'une partie du problème. La logistique de la chaîne du froid, la formation des personnels de santé a l'injection sous-cutanée, et la mise en place de systèmes de suivi semestriel représentent des défis concrets dans des systèmes de santé déja sous tension. Au Nigeria, la formation des prestataires a été achevée en février 2026, mais la couverture reste limitée aux centres urbains.
Le PEPFAR menacé : le financement de la prévention vacille
Le déploiement du lénacapavir en Afrique dépend en grande partie du financement international. Le PEPFAR, lancé par George W. Bush en 2003, est le plus grand programme de santé mondiale jamais créé par un seul pays. En vingt ans, il a investi plus de 110 milliards de dollars dans la lutte contre le VIH et finance le traitement de 20,1 millions de personnes.
En 2025, l'administration Trump a annoncé une réduction de 30 % des crédits alloués au programme. Les conséquences sont déja visibles sur le terrain. Au Mozambique, des cliniques de PrEP ont réduit leurs horaires. En Ouganda, des programmes de dépistage communautaire ont été suspendus. Le Fonds mondial a lancé un appel de reconstitution pour 2026-2028 avec un objectif de 18 milliards de dollars. Si les États-Unis réduisent leur contribution historique (un tiers du budget), d'autres donateurs devront compenser.
C'est dans ce contexte de fragilité financière que le lénacapavir arrive sur le marché africain. L'ironie est saisissante : le médicament le plus efficace jamais développé pour la prévention du VIH arrive au moment où les moyens de le distribuer sont menacés.
Les leçons du cabotégravir : un précédent instructif
Le lénacapavir n'est pas le premier antirétroviral injectable a longue durée d'action. Le cabotégravir (Apretude, ViiV Healthcare), approuvé en 2021, est administré tous les deux mois en injection intramusculaire. Les essais HPTN 083 et HPTN 084 avaient montré une efficacité supérieure a la PrEP orale. Mais le déploiement a été lent.
Trois ans après l'approbation, le cabotégravir reste peu distribué en Afrique. Les raisons sont multiples : le prix (plus de 20 000 dollars par an aux États-Unis, des négociations encore en cours pour les pays a revenu faible), la fréquence des injections (six par an contre deux pour le lénacapavir), et la nécessité d'une injection intramusculaire (plus complexe que l'injection sous-cutanée du lénacapavir, qui peut être réalisée par un agent de santé communautaire après une formation courte).
Le lénacapavir tire les leçons de ces obstacles. L'injection sous-cutanée est plus simple. La fréquence semestrielle réduit le nombre de visites. Et les licences volontaires accordées dès 2024, avant même l'approbation réglementaire, ont accéléré la mise a disposition dans les pays les plus touchés.
Ce que le lénacapavir ne résout pas
Le lénacapavir n'est pas une solution miracle. Quatre infections percées malgré des injections administrées dans les délais posent une question scientifique non résolue. Les mutations de résistance détectées chez les personnes infectées sous traitement soulèvent des préoccupations a long terme.
Le médicament ne protège que contre le VIH. Il ne remplace pas le préservatif pour la prévention de la syphilis, de la gonorrhée ou du chlamydia, dont l'incidence augmente dans de nombreux pays. Et le prix américain de 28 000 dollars par an exclut de fait une partie de la population des pays riches qui n'a pas d'assurance maladie couvrant la PrEP. Aux États-Unis, environ 1,2 million de personnes sont éligibles a la PrEP mais ne la prennent pas.
La question de la résistance : un risque a surveiller
Les quatre infections percées observées dans les essais PURPOSE posent une question scientifique importante. Chez les personnes infectées malgré le lénacapavir, des mutations de résistance au médicament ont été détectées. Ces mutations, si elles se propagent, pourraient réduire l'efficacité du lénacapavir a long terme.
Le risque est théorique a ce stade : quatre cas sur des milliers de participants. Mais l'histoire de la lutte contre le VIH enseigne la prudence. La résistance aux antirétroviraux de première ligne a émergé dans les années 2000, obligeant a passer a des traitements de deuxième et troisième ligne plus coûteux. L'OMS recommande une surveillance systématique de la résistance dans les pays qui déploient le lénacapavir.
Le lénacapavir agit par un mécanisme d'action unique : il cible la capside du VIH, une protéine essentielle a la réplication du virus. Cette cible est différente de celle des autres antirétroviraux, ce qui signifie que la résistance au lénacapavir ne compromet pas l'efficacité des autres traitements. Mais l'inverse est aussi vrai : si le lénacapavir échoue, les options de remplacement pour la PrEP injectable restent limitées.
De l'essai clinique a la santé publique
Avec 1,3 million de nouvelles infections par an et un objectif de moins de 200 000 d'ici 2030, le lénacapavir devra atteindre des millions de personnes pour changer la trajectoire de l'épidémie. Les essais cliniques ont démontré l'efficacité. Le déploiement simultané au Zimbabwe, au Kenya et au Nigeria, trois mois après l'approbation, est un signal positif. L'appel d'offres sud-africain pour la production locale marque une rupture avec le modèle historique où les médicaments sont développés au Nord et distribués au Sud avec des années de retard.
La question n'est plus scientifique. Elle est logistique, financière et politique. Le lénacapavir fonctionne. Reste a savoir si les systèmes de santé et les financements internationaux seront a la hauteur de la molécule.
Références
- [1] San Francisco AIDS Foundation, "New research: High prevention efficacy and breakthrough infections on lenacapavir for PrEP", CROI 2026, 24 février 2026.
- [2] Reuters, "Zimbabwe rolls out new HIV prevention drug lenacapavir", 19 février 2026.
- [3] PBS NewsHour, "Zimbabwe rolls out long-acting HIV drug, among first countries to do so", 22 février 2026.
- [4] Unitaid, "South Africa launches bid to enable local production of long-acting HIV prevention drug, lenacapavir", 5 mars 2026.
- [5] ONUSIDA, Global AIDS Update 2024.
- Recevez les analyses du Journal directement dans votre boîte mail.
- Les émissions de CO2 de la Chine ont baissé de 0,3 % en 2025. C'est un chiffre modeste. Mais il prolonge une tendance qui dure depuis 21 mois consécutifs : depuis mars 2024, les émissions du premier pollueur mondial sont "stables ou en baisse".
- L'IA détruit-elle des emplois ? Deux études publiées en mars 2026 — l'une par la Harvard Business School, l'autre par Anthropic — apportent les premières données empiriques solides. Et la réponse est plus nuancée que le débat public ne le laisse croire.
- Le paludisme a tué 608 000 personnes en 2022, dont 95 % en Afrique subsaharienne et 78 % d'enfants de moins de cinq ans. Et pour la première fois, un vaccin déployé à grande échelle montre des résultats mesurables sur le terrain.
- Avoir envie d'avoir 20 ans aujourd'hui. Un média indépendant qui documente le progrès avec rigueur, sans naïveté ni catastrophisme.
- Des fiches de lecture structurées : thèse centrale, arguments clés, limites, et verdict.
- Le JdP est un projet éditorial indépendant fondé sur les données, les contre-narratifs et l'optimisme lucide. Chaque article est sourcé, nuancé et ouvert à la discussion.
- Le Journal d'un Progressiste utilise des cookies pour améliorer l'expérience de lecture et comprendre comment le site est utilisé. Aucune donnée n'est collectée à des fins commerciales, publicitaires ou de revente. Les cookies nécessaires au fonctionnement du site sont toujours actifs. Les cookies optionnels ne sont activés qu'avec votre consentement explicite, conformément au RGPD.